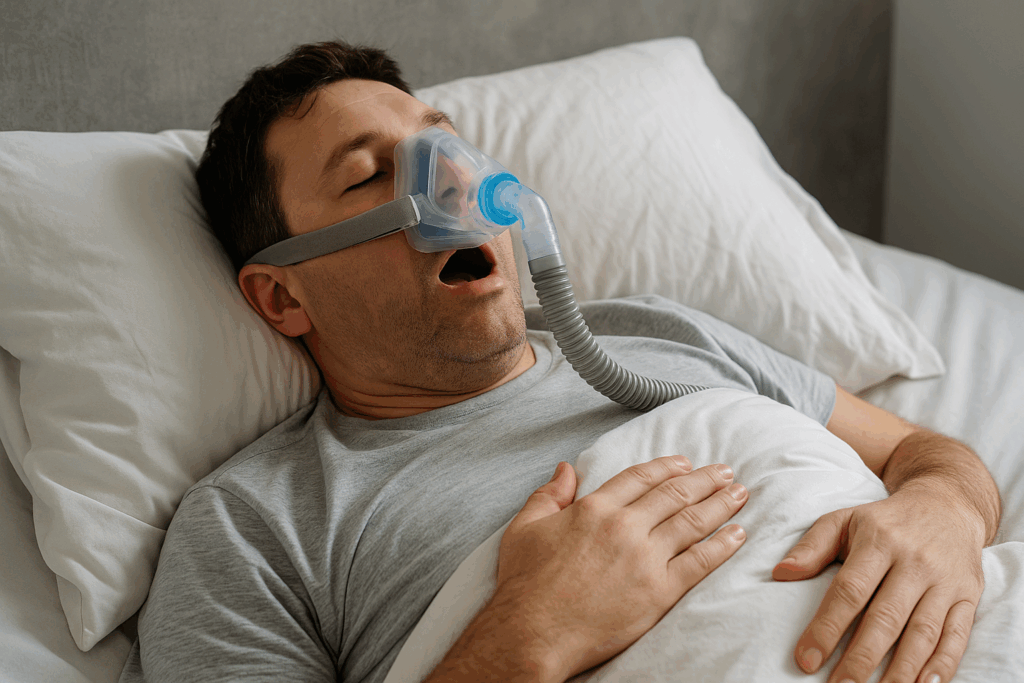
最近、夜中に「いびきがひどいけど大丈夫かな…」と心配になったり、「朝起きたときに頭が重いのは何が原因だろう…」と感じることはありませんか。睡眠時無呼吸症候群は、眠っている間に呼吸が止まる状態が繰り返される症状です。これにより、質の良い睡眠が妨げられ、日中の眠気や集中力の低下を引き起こすことがあります。
まずは自身の状態を確認することが大切です。セルフチェックを行うことで、睡眠時無呼吸症候群の可能性を判断し、必要に応じて専門医の診断を受けるきっかけとなります。
この記事では、睡眠に不安を感じている方に向けて、
– 睡眠時無呼吸症候群の基本的な症状
– 自宅でできるセルフチェック方法
– 専門医に相談する際のポイント
上記について、解説しています。
睡眠は健康にとって非常に重要な要素です。もしあなたが少しでも不安に感じているなら、この機会に情報を得てみてはいかがでしょうか。自分の健康状態をしっかり把握することで、日々の生活がより快適になるでしょう。ぜひ参考にしてください。
睡眠時無呼吸症候群とは?
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が一時的に停止または低下する状態を繰り返す疾患です。この状態が続くと、日中の強い眠気や集中力の低下を引き起こし、生活の質を著しく損ないます。
SASは、主に上気道が狭くなることで発生します。肥満や扁桃肥大、あごの形状などが原因となり、気道が閉塞しやすくなるのです。特に日本人は骨格上、あごが小さい傾向があり、肥満でなくてもSASを発症しやすいとされています。
例えば、夜間に大きないびきをかく、睡眠中に何度も目が覚める、日中に強い眠気を感じるといった症状が見られる場合、SASの可能性があります。これらの症状を放置すると、高血圧や心疾患、脳卒中などのリスクが高まるため、早期の発見と適切な治療が重要です。
睡眠時無呼吸症候群の基本的な定義
睡眠時無呼吸症候群(Sleep Apnea Syndrome、SAS)は、睡眠中に呼吸が一時的に停止する状態を繰り返す疾患です。この状態が続くと、睡眠の質が低下し、日中の眠気や集中力の低下などの症状が現れます。
SASは主に3つのタイプに分類されます。最も一般的なのは「閉塞型睡眠時無呼吸症候群(Obstructive Sleep Apnea Syndrome、OSAS)」で、これは上気道が物理的に閉塞することで呼吸が停止するものです。次に、「中枢型睡眠時無呼吸症候群(Central Sleep Apnea Syndrome、CSAS)」があり、これは脳からの呼吸指令が適切に伝達されないために呼吸が停止します。最後に、これら二つの要因が組み合わさった「混合型睡眠時無呼吸症候群(Mixed Sleep Apnea Syndrome)」があります。
診断には、睡眠中の無呼吸や低呼吸の頻度を測定する「無呼吸低呼吸指数(Apnea-Hypopnea Index、AHI)」が用いられます。AHIが5以上で、日中の眠気などの症状を伴う場合、SASと診断されます。重症度は、AHIが5~15を軽症、15~30を中等症、30以上を重症と分類されます。
SASは、放置すると高血圧や心血管疾患、脳卒中などのリスクを高める可能性があります。そのため、早期の発見と適切な治療が重要です。
主な症状とその影響
睡眠時無呼吸症候群(SAS)の主な症状は、睡眠中の大きないびきや呼吸停止、日中の強い眠気、起床時の頭痛などです。これらの症状は、睡眠中に呼吸が止まることで血中の酸素濃度が低下し、深い睡眠が妨げられるために生じます。
「最近、日中に強い眠気を感じることが増えた…」と感じる方もいるでしょう。これは、夜間の無呼吸により睡眠の質が低下し、十分な休息が取れていない可能性があります。
さらに、SASは高血圧や心筋梗塞、脳卒中などの重大な健康リスクを高めることが知られています。そのため、これらの症状に心当たりがある場合は、早めに医療機関での診断を受けることが重要です。
要するに、睡眠時無呼吸症候群は、睡眠中の呼吸障害が日中の眠気や頭痛を引き起こし、放置すると深刻な健康問題につながる可能性があるため、早期の対応が求められます。
なぜ早期発見が重要なのか
睡眠時無呼吸症候群(SAS)の早期発見は、健康維持において極めて重要です。この疾患を放置すると、高血圧や心疾患、脳卒中などの重大な合併症を引き起こすリスクが高まります。また、日中の強い眠気や集中力の低下は、仕事の効率を下げるだけでなく、交通事故の危険性も増大させます。さらに、睡眠の質の低下は、うつ病や不安障害などの精神的な問題を引き起こす可能性もあります。これらのリスクを未然に防ぐためにも、SASの症状に気づいたら、速やかに医療機関を受診し、適切な診断と治療を受けることが大切です。早期の対応が、あなたの健康と生活の質を守る鍵となります。
セルフチェックの重要性
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が一時的に停止する疾患で、日中の強い眠気や集中力の低下を引き起こします。この状態が続くと、高血圧や心筋梗塞などの深刻な健康問題を招く可能性があります。
SASは自覚症状が少なく、気づかないうちに進行することが多いため、早期発見が重要です。セルフチェックを行うことで、初期段階で異常を察知し、適切な治療や生活習慣の改善につなげることができます。
例えば、夜間のいびきや日中の眠気が続く場合、セルフチェックを通じてSASの可能性を確認できます。以下で詳しく解説していきます。
セルフチェックのメリット
セルフチェックを行う最大のメリットは、睡眠時無呼吸症候群(SAS)の早期発見にあります。SASは、睡眠中に呼吸が一時的に停止する疾患で、放置すると高血圧や心疾患、脳卒中などのリスクが高まります。しかし、多くの人は自覚症状が乏しく、気づかないまま生活していることが少なくありません。
「最近、日中の眠気が強くなった気がする…」と感じる方もいるでしょう。セルフチェックを通じて、自身の睡眠状態や日中の症状を客観的に評価することで、SASの可能性を早期に察知できます。これにより、医療機関への受診が促され、適切な診断と治療を受ける道が開かれます。
さらに、セルフチェックは手軽に行える点も魅力です。例えば、以下のような質問に答えることで、SASのリスクを簡単に評価できます。
– 毎晩、大きないびきをかきますか?
– 睡眠中に呼吸が止まっていると指摘されたことがありますか?
– 日中、強い眠気を感じることがありますか?
これらの質問に該当する項目が多い場合、SASの可能性が高まります。早期に専門医の診察を受けることで、重篤な合併症を未然に防ぐことが可能となります。
セルフチェックは、SASの早期発見と予防において非常に有効な手段です。自身の健康状態を定期的に確認し、必要に応じて専門医の診察を受けることが、健康維持への第一歩となります。
セルフチェックを行うタイミング
睡眠時無呼吸症候群(SAS)のセルフチェックを行う適切なタイミングは、日常生活で以下のような症状や状況に気づいたときです。
– いびきの指摘:家族や同居人から「いびきが大きい」と言われた場合。
– 日中の強い眠気:十分な睡眠時間を確保しているにもかかわらず、昼間に強い眠気や集中力の低下を感じるとき。
– 夜間の覚醒:睡眠中に息苦しさや窒息感で目が覚めることがある場合。
– 朝の頭痛や疲労感:朝起きたときに頭痛や疲労感が残っていると感じるとき。
これらの症状が見られる場合、SASの可能性が考えられます。特に、いびきや日中の眠気はSASの典型的なサインとされています。また、肥満や高血圧、糖尿病などの生活習慣病を抱えている方は、SASのリスクが高まるため、定期的なセルフチェックが推奨されます。
セルフチェックは、これらの症状やリスク要因に気づいたときに行うことで、早期発見と適切な対応につながります。定期的に自身の健康状態を見直し、必要に応じて専門医の診察を受けることが重要です。
医師の診断とセルフチェックの違い
睡眠時無呼吸症候群(SAS)のセルフチェックは、自宅で手軽に自身のリスクを評価できる方法です。しかし、セルフチェックはあくまで簡易的な自己評価であり、医師の診断とは異なります。セルフチェックでは、いびきの有無や日中の眠気など、主観的な症状を基に自己評価を行います。一方、医師の診断では、専門的な検査機器を用いて睡眠中の呼吸状態や酸素飽和度、脳波などを詳細に測定し、客観的なデータに基づいて診断を行います。そのため、セルフチェックでリスクが高いと判断された場合や、症状が気になる場合は、速やかに医療機関を受診し、専門的な検査と診断を受けることが重要です。セルフチェックはあくまで初期の自己評価ツールであり、正確な診断や適切な治療方針の決定には医師の診断が不可欠です。
睡眠時無呼吸症候群のセルフチェック方法
睡眠時無呼吸症候群(SAS)は、睡眠中に呼吸が一時的に停止する疾患で、日中の強い眠気や集中力の低下を引き起こします。放置すると高血圧や心疾患などの合併症リスクが高まるため、早期発見が重要です。
セルフチェックを行うことで、SASの可能性を早期に把握し、適切な対策を講じることができます。例えば、日中の強い眠気やいびき、朝の頭痛などの症状がある場合、セルフチェックを通じてSASのリスクを評価できます。
具体的なセルフチェック方法として、エプワース眠気尺度(ESS)やSTOP-Bang質問票などがあります。以下で詳しく解説していきます。
自己評価質問リスト
睡眠時無呼吸症候群(SAS)の可能性を自己評価するために、以下の質問リストをご活用ください。これらの質問は、SASのリスクを簡易的に評価するためのものです。
1. 大きないびきをかきますか?
2. 睡眠中に呼吸が止まっていると指摘されたことがありますか?
3. 日中、強い眠気や居眠りを経験することがありますか?
4. 朝起きたときに疲労感や頭痛を感じることがありますか?
5. 体重が増加し、顔つきが変わったと言われたことがありますか?
6. 高血圧やメタボリックシンドロームと診断されたことがありますか?
これらの質問のうち、1つでも「はい」がある場合、SASの可能性があります。特に、いびきや日中の眠気、睡眠中の呼吸停止の指摘がある方は、専門医への相談をおすすめします。
この自己評価はあくまで目安であり、確定診断には専門的な検査が必要です。気になる症状がある場合は、早めに医療機関を受診しましょう。
自宅でできる簡単なテスト
睡眠時無呼吸症候群(SAS)の疑いがある場合、自宅で簡単に行える検査方法がいくつかあります。以下に代表的な方法をご紹介します。
1. パルスオキシメーターを用いた検査
パルスオキシメーターは、指先に装着して血中の酸素飽和度(SpO₂)と脈拍数を測定する装置です。睡眠中に無呼吸や低呼吸が発生すると、血中の酸素濃度が低下するため、この変動を記録することでSASの可能性を評価できます。装着方法は簡単で、指先にクリップを挟むだけです。一晩装着して眠り、翌朝データを確認します。ただし、この方法では呼吸の気流やいびきの有無は測定できません。
2. 簡易検査装置(アプノモニター)を用いた検査
アプノモニターは、鼻の下に装着する呼吸センサー、指先に装着するパルスオキシメーター、のどに貼るいびきセンサーなどで構成されています。これらを就寝前に装着し、一晩眠ることで、呼吸の気流、血中酸素飽和度、いびきの有無などを同時に記録します。装置は軽量で、装着による違和感も最小限に抑えられています。翌朝、装置を外してデータを解析することで、SASの可能性や重症度を評価できます。
3. スマートフォンアプリを用いたいびきの記録
スマートフォンのアプリを使用して、睡眠中のいびきを録音・解析する方法もあります。アプリを起動し、枕元にスマートフォンを置いて眠るだけで、いびきの頻度や音量を記録できます。ただし、この方法はあくまで参考程度であり、SASの診断には医療機関での検査が必要です。
注意点
これらの自宅での検査方法は、SASのスクリーニング(ふるい分け)として有用ですが、確定診断には医療機関での精密検査が必要です。自宅での検査結果に異常が見られた場合や、症状が続く場合は、速やかに専門医に相談してください。
チェック結果の解釈
セルフチェックの結果を正しく解釈することは、睡眠時無呼吸症候群(SAS)の早期発見と適切な対応に不可欠です。以下に、セルフチェック結果の解釈方法を詳しく説明します。
1. セルフチェックの結果が「SASの可能性が低い」と出た場合
この結果は、現在の状況ではSASのリスクが低いことを示しています。しかし、体重増加やいびきの増加などの変化が見られた場合は、注意が必要です。定期的にセルフチェックを行い、健康状態を確認することをおすすめします。
2. セルフチェックの結果が「SASの可能性がある」と出た場合
この結果は、SASのリスクが存在することを示唆しています。特に、日中の強い眠気や疲労感、集中力の低下などの症状がある場合は、医療機関での詳しい検査を受けることを強く推奨します。自宅で行える簡易検査もありますので、医師に相談してみてください。
3. セルフチェックの結果が「SASの可能性が高い」と出た場合
この結果は、SASのリスクが高いことを示しています。放置すると、高血圧や心疾患、脳卒中などの合併症のリスクが増加する可能性があります。速やかに専門医の診察を受け、適切な治療を開始することが重要です。
注意点
セルフチェックはあくまで自己評価のツールであり、正式な診断ではありません。結果に関わらず、気になる症状がある場合は、専門医に相談することが最善の対応です。
セルフチェックの結果を正しく理解し、適切な対応を取ることで、SASの早期発見と治療が可能となり、健康リスクを低減できます。
セルフチェック後の次のステップ
セルフチェックで睡眠時無呼吸症候群(SAS)の疑いがあると感じた場合、速やかに医療機関を受診することが重要です。SASは放置すると高血圧や心疾患などの合併症リスクが高まるため、早期の診断と治療が求められます。
医療機関では、まず問診を行い、必要に応じて自宅での簡易検査や医療機関での精密検査(ポリソムノグラフィー)を実施します。これらの検査により、無呼吸の頻度や重症度が評価され、適切な治療方針が決定されます。
治療法としては、CPAP療法(持続陽圧呼吸療法)やマウスピース療法、生活習慣の改善などがあり、患者の状態に合わせて選択されます。早期の対応により、症状の改善や合併症の予防が期待できます。
医療機関への相談方法
睡眠時無呼吸症候群(SAS)の疑いがある場合、適切な医療機関への相談が重要です。まず、SASの診療を行っている診療科を選びましょう。主に以下の診療科が対応しています。
– 睡眠外来(いびき外来):睡眠に関する専門的な診療を行い、SASの診断や治療を提供しています。
– 内科・呼吸器内科:呼吸器系の疾患を扱い、SASの検査や治療、生活習慣の指導を行います。
– 耳鼻咽喉科:鼻や喉の構造的な問題がSASの原因となる場合、手術や治療を担当します。
– 循環器内科:SASが心血管系に与える影響を評価し、関連する治療を行います。
– 精神科・脳神経内科:ストレスや精神的要因が関与する場合、相談や治療を提供します。
受診の際は、事前に医療機関のウェブサイトや電話でSASの診療を行っているか確認し、予約を取るとスムーズです。また、いびきや無呼吸の状況を家族やパートナーに観察してもらい、受診時に情報を提供すると診断の助けになります。
初診では、問診や簡易検査が行われ、必要に応じて精密検査(ポリソムノグラフィー)が実施されます。検査結果に基づき、CPAP療法やマウスピース、生活習慣の改善など、個々に適した治療法が提案されます。
SASは放置すると高血圧や心疾患などのリスクが高まるため、早期の受診と適切な治療が重要です。「いびきがひどいかも…」「日中の眠気が強い…」と感じたら、早めに医療機関に相談しましょう。
専門医による診断の流れ
睡眠時無呼吸症候群(SAS)の専門医による診断は、以下の流れで進められます。
1. 問診と初診
まず、医師が患者の睡眠習慣や日中の眠気、いびきの有無などを詳しく尋ねます。この際、家族や同居者からの情報も重要となります。さらに、身体検査を通じて、肥満度や上気道の構造的特徴を評価します。
2. 簡易検査
問診でSASの疑いが強まった場合、自宅で行える簡易検査が実施されます。患者は、指先や鼻にセンサーを装着し、一晩の睡眠中の呼吸状態や血中酸素濃度を測定します。この検査は、手軽に行えるスクリーニング方法として広く用いられています。
3. 精密検査(終夜睡眠ポリグラフィー:PSG検査)
簡易検査で異常が認められた場合、より詳細な評価のためにPSG検査が行われます。この検査では、脳波、眼球運動、筋電図、心電図、呼吸パターンなど、多角的な生理学的指標を一晩かけて記録します。通常、医療施設で一泊入院して実施されますが、最近では自宅で行える場合もあります。
4. 診断と治療方針の決定
PSG検査の結果を基に、SASの有無や重症度が判定されます。診断が確定した場合、患者の状態に応じて、CPAP療法、口腔内装置、生活習慣の改善など、適切な治療法が提案されます。
このように、専門医による診断は、問診から始まり、段階的な検査を経て、最適な治療法を導き出すプロセスで進められます。
治療法の選択肢
睡眠時無呼吸症候群(SAS)の治療法は、症状の重症度や原因に応じて選択されます。主な治療法として、以下のものがあります。
1. CPAP(シーパップ)療法
CPAP療法は、就寝時に専用のマスクを装着し、持続的に空気を送り込むことで気道の閉塞を防ぐ方法です。これにより、睡眠中の無呼吸やいびきを効果的に抑制できます。特に中等度から重度のSAS患者に推奨される治療法であり、保険適用も可能です。
2. 口腔内装置(マウスピース)療法
軽度から中等度のSAS患者には、マウスピースを用いた治療が有効です。この装置は、下顎を前方に固定することで気道を広げ、無呼吸やいびきを軽減します。歯科医師による個別の調整が必要で、保険適用となる場合もあります。
3. 外科的手術
扁桃肥大や鼻中隔湾曲など、解剖学的な異常が原因の場合、手術による治療が検討されます。手術の種類や効果は個人差があり、専門医との十分な相談が必要です。
4. 生活習慣の改善
体重管理や禁煙、節酒、適切な睡眠姿勢の確保など、生活習慣の見直しも重要です。これらの改善により、症状の軽減が期待できます。
各治療法にはメリットとデメリットが存在するため、専門医と相談し、自身の症状や生活スタイルに最適な方法を選択することが大切です。
睡眠時無呼吸症候群の予防と管理
睡眠時無呼吸症候群(SAS)の予防と管理は、健康的な生活を維持するために非常に重要です。この疾患は、睡眠中に呼吸が一時的に停止することで、日中の眠気や集中力の低下を引き起こし、放置すると高血圧や心疾患などの合併症のリスクが高まります。
SASの主な原因には、肥満や飲酒、喫煙、鼻や喉の構造的な問題などが挙げられます。これらの要因を改善することで、SASの発症リスクを低減させることが可能です。
例えば、適度な運動とバランスの取れた食事による体重管理、就寝前のアルコール摂取の制限、禁煙、睡眠環境の整備などが効果的です。また、定期的なセルフチェックを行い、早期に異常を察知することも重要です。
生活習慣の改善ポイント
睡眠時無呼吸症候群(SAS)の改善には、生活習慣の見直しが効果的です。以下のポイントを実践することで、症状の軽減が期待できます。
1. 体重管理
肥満はSASの主要なリスク要因です。首周りや喉の脂肪が気道を圧迫し、呼吸を妨げます。体重を5~10%減少させるだけでも、症状の改善が見込まれます。バランスの取れた食事と適度な運動を心がけましょう。
2. 禁煙と節酒
喫煙は上気道の炎症を引き起こし、気道を狭めます。また、アルコールは喉の筋肉を弛緩させ、気道閉塞を助長します。SASの症状を悪化させるため、禁煙と節酒が推奨されます。
3. 睡眠姿勢の工夫
仰向けで寝ると舌根が落ち込み、気道を塞ぎやすくなります。側寝を心がけることで、気道の閉塞を防ぎ、呼吸がスムーズになります。
4. 規則正しい生活リズム
毎日同じ時間に就寝・起床することで、体内時計が整い、質の高い睡眠が得られます。睡眠環境も整え、快適な寝室を作りましょう。
5. 鼻づまりの解消
鼻づまりは口呼吸を促し、SASのリスクを高めます。アレルギーや風邪による鼻づまりは、適切な治療で解消しましょう。
これらの生活習慣の改善を継続することで、SASの症状軽減が期待できます。ただし、症状が続く場合は専門医の診察を受けることが重要です。
適切な睡眠環境の整え方
睡眠時無呼吸症候群(SAS)の予防と改善には、適切な睡眠環境の整備が不可欠です。まず、寝室の温度と湿度を快適に保つことが重要です。夏季はエアコンを使用して室温を25℃前後、冬季は22℃前後に調整し、湿度は年間を通じて40~60%を目安に維持しましょう。これにより、寝苦しさや体の冷えを防ぎ、質の高い睡眠が期待できます。
次に、寝具の選択も大切です。季節に応じて、通気性や保温性に優れた素材を選び、清潔に保つことで快適な睡眠環境を作り出せます。また、寝室の照明は就寝前に暗めに設定し、スマートフォンやパソコンの使用を控えることで、睡眠ホルモンであるメラトニンの分泌を促進し、自然な眠気を誘います。
さらに、寝る姿勢もSASの予防に影響します。仰向けで寝ると舌が喉に落ち込みやすく、気道が塞がるリスクが高まるため、横向きで寝ることが推奨されます。抱き枕を使用するなどして、横向きの姿勢を維持しやすくする工夫を取り入れましょう。
これらの環境整備により、SASのリスクを低減し、質の高い睡眠を実現することが可能です。
定期的なセルフチェックのすすめ
睡眠時無呼吸症候群(SAS)の早期発見と管理には、定期的なセルフチェックが不可欠です。SASは、睡眠中に呼吸が一時的に停止する疾患で、放置すると高血圧や心疾患などの合併症リスクが高まります。
定期的なセルフチェックを行うことで、症状の進行や新たな兆候を早期に察知できます。例えば、いびきの増加や日中の強い眠気など、日常生活での変化に気づくことが可能です。これにより、医療機関への早期相談や適切な治療開始が促され、健康リスクの低減につながります。
セルフチェックの方法として、簡易的な質問票やスマートフォンアプリを活用する手段があります。これらを定期的に利用することで、自身の健康状態を客観的に評価できます。ただし、セルフチェックはあくまで目安であり、異常を感じた場合は速やかに専門医の診断を受けることが重要です。
「最近、いびきがひどくなったかも…」と感じたら、セルフチェックを行い、必要に応じて医療機関に相談することをおすすめします。定期的なセルフチェックは、SASの早期発見と健康維持に役立つ有効な手段です。
よくある質問と回答
睡眠時無呼吸症候群(SAS)に関する疑問や不安を抱えている方も多いでしょう。ここでは、よくある質問とその回答をまとめました。
SASは、睡眠中に呼吸が一時的に停止する状態が繰り返される疾患です。主な症状として、大きないびき、日中の強い眠気、夜間の頻繁な覚醒、朝の頭痛などが挙げられます。これらの症状が見られる場合、SASの可能性があります。
例えば、日中の強い眠気が続く方や、家族からいびきが大きいと指摘された方は、SASのリスクが高いかもしれません。以下で詳しく解説していきます。
セルフチェックに関する疑問
セルフチェックを行う際、以下の疑問を持つ方もいるでしょう。
「セルフチェックの結果が陽性だった場合、すぐに医療機関を受診すべきですか?」
はい、セルフチェックで睡眠時無呼吸症候群(SAS)の可能性が示唆された場合、早めに専門医の診察を受けることをおすすめします。SASは放置すると高血圧や心疾患などの合併症を引き起こすリスクが高まるため、早期の診断と治療が重要です。
「セルフチェックで異常がなければ、安心してよいのでしょうか?」
セルフチェックはあくまで簡易的な評価方法であり、すべての症状やリスクを網羅しているわけではありません。自覚症状がなくても、家族からいびきや睡眠中の無呼吸を指摘された場合など、気になる点があれば医療機関での検査を検討してください。
「セルフチェックはどのくらいの頻度で行うべきですか?」
定期的なセルフチェックが望ましいですが、特に生活習慣の変化や体重増加、疲労感の増大など、SASのリスクが高まる要因が生じた際には積極的に行うことを推奨します。また、年に一度の健康診断と併せてセルフチェックを実施することで、早期発見につながります。
「セルフチェックでSASの重症度を判断できますか?」
セルフチェックはSASの可能性を示唆するものであり、重症度の判断はできません。正確な診断と重症度の評価には、医療機関での専門的な検査が必要です。
「セルフチェックの結果が陰性でも、症状が続く場合はどうすればよいですか?」
セルフチェックで異常が見られなくても、日中の強い眠気や集中力の低下などの症状が続く場合は、他の睡眠障害や健康問題の可能性も考えられます。その際は、医療機関での相談を検討してください。
セルフチェックはSASの早期発見に役立ちますが、あくまで参考程度とし、気になる症状があれば専門医の診察を受けることが大切です。
治療に関する一般的な質問
睡眠時無呼吸症候群(SAS)の治療に関して、よくある質問とその回答を以下にまとめました。
Q1: SASの治療法にはどのようなものがありますか?
A1: 主な治療法として、持続陽圧呼吸療法(CPAP)、口腔内装置(マウスピース)、手術療法、生活習慣の改善などがあります。
Q2: CPAP療法とは何ですか?
A2: CPAP療法は、睡眠中に鼻から圧力をかけた空気を気道に送り込み、気道を開いた状態に保つことで無呼吸を防ぐ治療法です。
Q3: 口腔内装置はどのように機能しますか?
A3: 口腔内装置は、下顎を前方に固定することで気道を広げ、無呼吸やいびきを軽減します。
Q4: 手術療法はどのような場合に検討されますか?
A4: 手術療法は、他の治療法で効果が得られない場合や、解剖学的な問題が原因で気道が狭くなっている場合に検討されます。
Q5: 生活習慣の改善でSASは治りますか?
A5: 生活習慣の改善だけでSASを完全に治すことは難しいですが、他の治療と併用することで症状の軽減が期待できます。
Q6: SASの治療を受けないとどうなりますか?
A6: 治療を受けないと、高血圧、心疾患、糖尿病などのリスクが増加し、日中の眠気による事故の危険性も高まります。
Q7: SASの治療費はどのくらいかかりますか?
A7: 治療法や医療機関によって異なりますが、CPAP療法や口腔内装置は保険適用となる場合が多く、自己負担額は比較的少ないです。
Q8: SASの治療は一生続ける必要がありますか?
A8: 症状や原因によりますが、多くの場合、継続的な治療が必要です。定期的な診察で治療方針を見直すことが重要です。
Q9: SASの治療中に注意すべきことはありますか?
A9: 治療機器の適切な使用とメンテナンス、定期的な医師の診察、生活習慣の見直しなどが重要です。
Q10: SASの治療を始めるにはどうすればよいですか?
A10: まずは専門医を受診し、適切な検査と診断を受けることが第一歩です。
これらの情報を参考に、適切な治療法を選択し、健康的な生活を目指しましょう。
その他のよくある質問
睡眠時無呼吸症候群(SAS)に関して、よく寄せられる質問とその回答をまとめました。
Q1: SASは遺伝しますか?
A1: SAS自体は遺伝病ではありませんが、顔の骨格や顎の形状が遺伝することで、気道が狭くなりやすく、結果としてSASのリスクが高まることがあります。
Q2: 子供でもSASになることはありますか?
A2: はい、子供でもSASを発症することがあります。主な原因として、アデノイドや扁桃腺の肥大が挙げられます。これらが気道を狭め、無呼吸を引き起こすことがあります。
Q3: 痩せていてもSASになりますか?
A3: はい、痩せている方でもSASを発症することがあります。特に、顎が小さい方や口や喉の内部が狭い方は、気道が閉塞しやすく、SASのリスクが高まります。
Q4: SASの治療費はどれくらいかかりますか?
A4: CPAP療法の場合、月に約5,000円程度の費用がかかります。初診時の検査費用は約3,000円程度です。これらはすべて健康保険が適用されます。
Q5: CPAP療法は一生続けなければなりませんか?
A5: CPAP療法は対症療法であり、根本的な治療ではありません。そのため、治療を続ける限り効果が持続しますが、生活習慣の改善や減量などを併用することで、症状が軽減し、CPAPが不要になる場合もあります。
Q6: CPAP療法を毎日使用しなければなりませんか?
A6: はい、CPAP療法は毎日使用することが望ましいです。ポータブルで持ち運びができるため、旅行や出張時にも持参することが可能です。
Q7: CPAP療法が効かないこともありますか?
A7: CPAP療法は非常に効果的ですが、マスクの装着感や設定が合わない場合、効果が得られないことがあります。その際は、設定の調整やマスクの変更などで改善が期待できます。
Q8: SASは放置するとどうなりますか?
A8: SASを放置すると、日中の強い眠気や集中力の低下を引き起こし、仕事の能率低下や交通事故のリスクが高まります。また、高血圧や心疾患、脳血管障害などの生活習慣病の悪化にもつながります。
Q9: SASの検査はどのように行われますか?
A9: まず、自宅で行う簡易検査で無呼吸の有無を確認します。結果に応じて、病院での精密検査(終夜睡眠ポリグラフィー検査)を行い、詳細な診断を行います。
Q10: SASの治療法にはどのようなものがありますか?
A10: 主な治療法として、CPAP療法、マウスピース療法、生活習慣の改善、手術療法などがあります。症状の程度や原因に応じて、適切な治療法が選択されます。
これらの情報は、医療法人も監修しています。
まとめ:睡眠時無呼吸症候群のセルフチェック方法
今回は、睡眠時無呼吸症候群の可能性を心配している方に向けて、
– 睡眠時無呼吸症候群の基本的な症状
– セルフチェックの具体的な方法
– 早期発見の重要性
上記について、解説してきました。
睡眠時無呼吸症候群は、日常生活に影響を与えるだけでなく、健康にも深刻な影響を及ぼすことがあります。そのため、早期に症状を見つけて適切に対応することが大切です。あなたがもし、日中の眠気やいびきに悩んでいるなら、セルフチェックを行うことで、早期発見の手助けになるでしょう。
行動を起こすことは、あなたの健康を守る第一歩です。これまでの経験を活かし、自分の健康状態を見直すきっかけにしてください。
監修者
中濵数理2-300x294.png)
■博士(工学)中濵数理
- 由風BIOメディカル株式会社 代表取締役社長
- 沖縄再生医療センター:センター長
- 一般社団法人日本スキンケア協会:顧問
- 日本再生医療学会:正会員
- 特定非営利活動法人日本免疫学会:正会員
- 日本バイオマテリアル学会:正会員
- 公益社団法人高分子学会:正会員
- X認証アカウント:@kazu197508